7 avril 2026
 4 min
4 min

Bienvenue sur LeFil.vet
L'accès au site web nécessite d'être identifié.
Merci de saisir vos identifiants de connexion.
Indiquez votre email dans le champ ci-dessous.
Vous recevrez un email avec vos identifiants de connexion.


Pour éviter la transmission du coronavirus du Covid-19, le SARS-CoV-2, « ce sont les gestes barrières et la distanciation sociale qui sont efficaces », souligne le gouvernement français. Ces gestes reposent sur la distanciation sociale (1 m), le lavage/désinfection des mains et le fait d'éviter d'expulser un aérosol à chaque toux/éternuement. Y a-t-il des données scientifiques liées au SARS-CoV-2 qui viennent étayer ces éléments ? Dans la grande majorité des cas, la réponse courte est “oui”, pour les situations de la vie quotidienne – c'est-à-dire hors d'un établissement de soins.
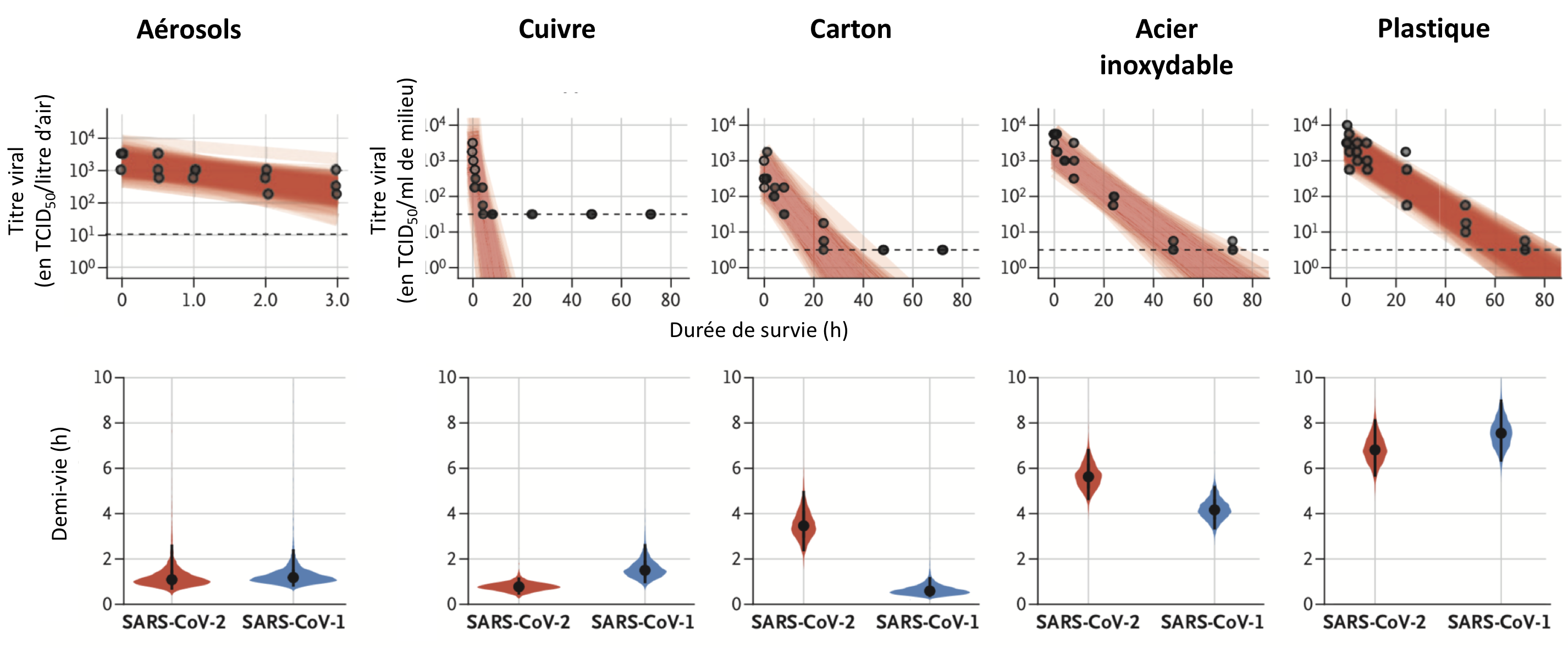
Clairement, oui, c'est même probablement la voie de transmission majoritaire, même si la formulation retenue par l'OMS est qu'il est « principalement transmissible par contact avec des gouttelettes respiratoires, plutôt que par voie aérienne ». S'y ajoute le manuportage (voir plus bas). L'origine de la contamination de l'air est la respiration ou l'expectoration par une personne a- ou pauci-symptomatique (en supposant qu'aujourd'hui, une personne qui présente des signes cliniques est soit confinée chez elle, soit prise en charge en établissement de soins). D'où la recommandation de tousser ou éternuer « dans son coude » ou « dans un mouchoir en papier », pour éviter la formation d'un aérosol infectieux. Car le virus reste infectieux plusieurs heures dans l'air : des microbiologistes et hygiénistes américains ont nébulisé le virus (particules < 5 µm de diamètre), avec un titre viral fournissant en RT-PCR des valeurs de Ct « entre 20 et 22, comparables à celles observées pour des prélèvements d'air issus des appareils respiratoires supérieur et inférieur chez l'Homme » (la valeur de Ct reflète la quantité de génome détectée : un Ct de 20 indique une charge très importante, un Ct de 40 indique que le génome n'est plus détectable). Dans leurs expériences, la charge virale de l'air diminue en trois heures de 3,5 à 2,7 logTCID50. Ils calculent que le virus a une demi-vie moyenne dans l'air de 1,1 h. Il est donc potentiellement infectieux pendant au moins 3 h, mais en quantités 10 fois moindres à la fin de cette période par rapport au début…
Hors le cas d'un éternuement pris de face, les microparticules expectorées voyagent peu, d'où la recommandation d'un mètre de distanciation (c'est à peu près la seule mesure expliquée dans la version du 13 mars de la fiche du ministère de la santé pour les personnels salariés en contact direct avec le public). Lors d'éternuement, elles peuvent “voyager” jusque 1,8 m, indiquent des travaux réalisés sur la transmission de la grippe en milieu de soins – mais là encore, le respect des mesures barrières devrait éviter ce type d'exposition en cas d'accueil du public… D'autant qu'à présent il est recommandé de ne plus laisser entrer librement les propriétaires d'animaux dans les structures vétérinaires (voir LeFil du 24 mars 2020). Enfin, il convient d'aérer autant que possible les locaux de travail. D'ailleurs, l'avis du 21 mars du Haut comité de santé publique (HCSP) précise que « il n'existe pas d'études prouvant une transmission interhumaine du virus par des aérosols sur de longues distances. Néanmoins, s'il existe, ce mode de transmission n'est pas le mode de transmission majoritaire ». Pour limiter les risques liés à un tel aérosol, ce même avis recommande, pour l'habitat, des « mesures de dilution visent à abaisser la charge virale dans les lieux de vie [en cas de présence d'un patient : les appliquer lors d'accueil de clients revient à appliquer un principe de précaution]. L'ouverture des fenêtres permet, par exemple, de favoriser l'apport d'air neuf et le renouvellement d'air » (ces recommandations sont évidemment différentes pour un établissement de soins).
Pendant la durée où les gouttelettes sont en suspension dans l'air, ces particules se déposent progressivement sur les surfaces (gravité) qu'elles peuvent contaminer. Le même avis du HCSP fournit un début de réponse : « les coronavirus survivent probablement jusqu'à 3 heures sur des surfaces inertes sèches et jusqu'à 6 jours en milieu humide. Ainsi, la transmission manuportée à partir de l'environnement est possible ». L'étude américaine en fournit une plus détaillée (voir l'illustration principale) : la durée de survie du SARS-CoV-2 sur des surfaces dépend de la matière :
Car le risque est évidemment que ces surfaces, une fois contaminées, deviennent source de manuportage. L'OMS répond d'ailleurs à la question « est-il sans danger de recevoir un colis d'une région où la COVID-19 a été signalée ? Oui. La probabilité qu'une personne infectée contamine des marchandises est faible, tout comme le risque de contracter le virus responsable de la COVID-19 par contact avec un colis qui a été déplacé, qui a voyagé et qui a été exposé à différentes conditions et températures ».
D'une manière générale, les recommandations françaises sont d'ailleurs que, « en plus du nettoyage régulier, les surfaces qui sont fréquemment touchées avec les mains doivent être nettoyées et désinfectées deux fois par jour, notamment lorsqu'elles sont visiblement souillées. Il s'agit par exemple des poignées de porte, des boutons d'ascenseur, des interrupteurs d'éclairage, des poignées de toilettes, des comptoirs, des mains courantes, des surfaces d'écran tactile et des claviers ». Il est aussi possible d'emballer le terminal de paiement dans un papier type cellophane (ou un gant latex) et de le changer régulièrement (en prenant des précautions : hygiène des mains avant et après), de favoriser le paiment par carte sans contact et de limiter la manipulation de pièces et billets.
Les désinfectants usuels « eau de Javel, alcool à 70° sont efficaces », indiquent les recommandations nationales. Des hygiénistes suisses et allemands viennent aussi de placer en ligne le manuscrit d'un essai évaluant l'efficacité des gels hydroalcooliques et de l'alcool sur le SARS-CoV-2. Ils ont testé les deux formules de l'OMS pour les gels hydro-alcoolique. La version brève de leur conclusion est : la virucidie est totale après 30 secondes de contact. Ils ont aussi travaillé sur des dilutions de l'alcool absolu (éthanol anhydre) et de l'alcool isopropylique (2-propanol), principaux composants des deux formulations précédentes. Utilisés purs, ils sont évidemment efficaces à 100 % après 30 secondes de contact. Mais, surtout, « une concentration minimale de 30 % en éthanol ou en 2-proparnol suffit à l'inactivation virale », toujours avec le même temps de contact. Quant aux gants, s'ils sont déconseillés au grand public dans les recommandations nationales (ils « peuvent également servir de support au virus après souillage par des gouttelettes »), il faut compter sur les habitudes de biosécurité prises jusque-là dans les métiers du soin vétérinaire pour qu'ils soient bien employés.
En déconseillant le port du masque chirurgical en dehors des patients et du personnel soignant (qui devrait – lui – disposer de masques FFP2), le gouvernement français n'a fait que reprendre les consignes de l'OMS, qui a publié une note sur le sujet, le 19 mars dernier. Elle ne concerne pas le personnel soignant, et précise que « les masques en tissu (coton, gaze) ne sont jamais recommandés ». Elle prévient que le port du masque chirurgical est « l'une des mesures de prévention qui peut limiter la diffusion de certaines maladies respiratoires, dont le Covid-19 » et qu'il ne sert à rien de les utiliser sans « les combiner à d'autres mesures comme l'hygiène des mains », et les « porter sans indication peut produire des surcoûts superflus et un sentiment injustifié de sécurité ». Car en population générale, le port du masque ne figure pas parmi les recommandations de l'OMS pour les personnes sans symptômes respiratoires. Plus clairement : « un masque médical n'est pas requis pour les personnes qui ne sont pas malades car il n'y a pas de preuve de leur utilité pour les protéger. Cependant, ces masques peuvent être portés dans certains pays, en accord avec les habitudes culturelles locales ».
Le masque chirurgical est conçu comme une barrière à la projection de la part de celui qui le porte. Il est « destiné à éviter lors de l'expiration de celui qui le porte, la projection de sécrétions des voies aériennes supérieures ou de salive pouvant contenir des agents infectieux transmissibles : par voie de gouttelettes (transmission par des gouttelettes de salive ou de sécrétions des voies aériennes supérieures) ou par voie aérienne (transmission aéroportée par de fines particules de moins de 5 microns). [Il] est porté par le patient contagieux, dès les premiers symptômes, pour prévenir la contamination de son entourage, et à jeter dès qu'il est mouillé ou souillé ». La littérature sur l'efficacité du port du masque chirurgical n'est documentée qu'auprès du personnel soignant (voir par exemple cette méta-analyse) et pas en population générale. Il reste que, pour la clientèle, le fait de voir le personnel à l'accueil d'une structure identifiée comme spécialisée dans le soin – fût-ce aux animaux – a un effet psychologique a priori favorable (respect de la biosécurité, protection des personnes). C'est sans doute pourquoi l'OMS ajoute que « si ces masques sont utilisés, les bonnes pratiques devraient être respectées sur la manière de les mettre, les enlever et les éliminer, et respecter l'hygiène des mains après les avoir enlevé ». La pose se fait après s'être désinfecté les mains, « en minimisant au plus l'espace libre entre lui et la peau », en « essayant de ne pas le toucher » une fois en place, en le retirant « par l'arrière » - sans toucher la partie faciale, en se lavant les mains après l'avoir jeté et en « remplaçant le masque dès qu'il est humide ». Car s'il n'y a pas d'évaluation de la durée de survie du virus dans les masques, une publication de 2005 avait évalué la durée de survie du SARS-CoV sur les cottes à usage unique. Réponse : à partir d'un inoculum important (comme en cas d'éternuement), il reste infectieux jusqu'à 2 jours… Et comme le SARS-CoV a une demi-vie nettement plus faible que le SARS-CoV-2 sur le carton et l'acier, il est possible que cette durée soit supérieure pour ce dernier virus.
Bien que ni les gants ni les masques ne soient donc recommandés aux personnes non infectées, si par hasard ils sont utilisés par le personnel d'une structure vétérinaire, où les éliminer ? Dans un autre avis, de la mi-mars, le HCSP recommandait « pour les professionnels de santé prodiguant des soins à domicile, d'éliminer les déchets produits par l'acte de soin via la filière classique des DASRI [et] pour les professionnels de santé en exercice libéral et pour les personnes infectées ou susceptibles de l'être, maintenues à domicile, d'éliminer selon la filière classique des ordures ménagères (dans un double emballage), les déchets contaminés ou susceptibles d'être contaminés (notamment les masques, mouchoirs à usage unique et bandeaux de nettoyage des surfaces) ».
Les toilettes des lieux recevant du public doivent être accessibles… Comme il n'est plus de mise de recevoir du public dans l'établissement vétérinaire, ces éléments seront à actualiser en sortie de crise, mais en l'état des connaissances :
Fort opportunément, la FECAVA et la FVE ont publié en libre accès en ligne et dans les différentes langues de l'UE (y compris en français) un poster d'information sur les « recommandations aux propriétaires d'animaux pour leurs visites chez le vétérinaire pendant l'épidémie de Covid-19 », destiné aux propriétaires d'animaux, qui souligne l'importance pour la santé publique de respecter ces mesures.
7 avril 2026
 4 min
4 min

3 avril 2026
 3 min
3 min
2 avril 2026
 5 min
5 min

1er avril 2026
 4 min
4 min
31 mars 2026
 6 min
6 min

30 mars 2026
 3 min
3 min