20 mars 2026
 4 min
4 min
Bienvenue sur LeFil.vet
L'accès au site web nécessite d'être identifié.
Merci de saisir vos identifiants de connexion.
Indiquez votre email dans le champ ci-dessous.
Vous recevrez un email avec vos identifiants de connexion.

3 mars 2020
SARS-CoV-2 chez les chiens et chats : pour l'instant, aucune preuve, selon l'OIE et l'OMS, sauf que…


La nouvelle a fait le tour du monde en quelques heures : le 28 février, les autorités sanitaires de Hong Kong ont annoncé avoir détecté le génome du nouveau coronavirus (SARS-CoV-2) chez le chien d'une patiente. Mais une partie des détails fournis à la conférence de presse de départ a été “oubliée” dans la spirale médiatique de l'information en continu.
Plus précisément, la Dre Chuang Suk-kwan, responsable de la branche “maladies contagieuses” du centre de protection de la santé (CHP) du ministère de la Santé de Hong Kong a annoncé que ses « collègues du ministère de l'Agriculture, des Pêches et de la Conservation ont réalisé des prélèvements pour tester des animaux de compagnie [confiés par des patients humains dont l'infection avait été confirmée] et ont découvert que l'un des chiens était faiblement positif. Il n'est donc pas sûr que le chien souffre réellement de l'infection ou qu'il s'agisse d'une contamination environnementale des cavité buccale ou nasale du chien ».
Capture de la réunion presse diffusée en vidéo par le gouvernement de Hong Kong, à l'occasion de laquelle la Dre Chuang Suk-kwan, responsable de la branche “maladies contagieuses” du centre de protection de la santé (CHP) du ministère de la Santé de Hong Kong, a annoncé le résultat « faiblement positif » obtenu du chien d'un patient infecté.
Le communiqué du gouvernement de Hong Kong, datant du même jour, précise que « le chien ne présente aucun symptôme ». Ces informations méritent d'être interprétées :
Pour trancher la question, la Dre Chuang précisait d'ailleurs que « des tests complémentaires seront conduits sur ce chien pour vérifier et tant que les résultats ne seront pas négatifs, il ne sera pas rendu à son propriétaire ». Les premiers résultats ont été publiés au travers d'une déclaration à l'organisation mondiale de la santé animale (OIE) le 2 mars : « des échantillons supplémentaires [à ceux du 26 février] prélevés le 28 février se sont également révélés positifs. Les investigations se poursuivent pour déterminer la durée de détection du virus », alors que « l'animal n'a présenté aucun signe clinique pertinent ». « Des mesures de gestion de risque ont été prises pour ce cas, y compris le nettoyage et la désinfection des locaux, et l'hygiène et la protection personnelles appropriées ». Car les données publiées sur les autres Coronavirus humains, y compris celui du SARS-CoV-1, font état de la possibilité de persistance de ces virus sur les surfaces inertes jusqu'à 9 jours. Comme la déclaration à l'OIE n'indique pas si la charge génomique détectée le 28 février était supérieure à celle du 26 février (ce qui serait indicateur d'une réplication virale), il n'est pas encore possible d'affirmer que ce chien est infecté, mais la suspicion est renforcée.
A l'origine, l'intervention de la Dre Chuang avait un autre objectif que de mettre le feu aux poudres médiatiques. Elle visait avant tout à éviter la vague émotionnelle déclenchée en Chine continentale par le confinement de villes entières, rendant problématique l'alimentation des animaux de compagnie laissés à leur domicile par leur propriétaire pour un séjour initialement court, prolongé de manière inattendue du fait des mesures de restriction. Ainsi, pour les patients dont l'état impose une hospitalisation, la Dre Chuang indiquait que « si personne ne peut prendre soin de leur animal de compagnie, ceux-ci seront envoyés aux [services du ministère de l'Agriculture, AFCD] pour s'en charger ». Mais dans le même temps, et au vu de l'annonce du résultat positif, le message a été modifié, devenant : « à titre de précaution, nous recommandons fortement à tous les propriétaires qui sont des cas confirmés de nous permettre d'envoyer leurs animaux de compagnie à l'AFCD pour quarantaine et dépistage ». La déclaration du cas canin s'achève aussi par la mention que « les mammifères domestiques détenus dans des ménages où des cas humains de COVID-19 ont été confirmés seront placés sous quarantaine et surveillance vétérinaire durant 14 jours. Des échantillons seront prélevés pour dépister le SARS-CoV-2 si nécessaire ».
« S'il y a une quelconque modification de l'état de santé de l'animal, les patients devraient prendre conseil auprès de leur vétérinaire dès que possible ». Ce dernier sera probablement alors en situation délicate. Car, de fait, pour l'organisation mondiale de la santé animale (OIE), « à l'heure actuelle, il n'existe pas de preuve indiquant que les animaux de compagnie ou autres animaux domestiques puissent être contaminés par le virus du COVID-19. Il n'y a pas non plus de preuve que les animaux de compagnie ou autres animaux domestiques puissent être une source d'infection de l'homme par le COVID-19 ». L'OIE renvoie aussi pour plus d'informations au communiqué de 4 pages rédigé par l'association mondiale vétérinaire des petits animaux (WSAVA), mis à jour le 29 février (après l'annonce de Hong Kong), les mêmes éléments étant aussi avancés par l'OMS (voir l'image principale).
Toutefois, il y a deux types de coronavirus canins :
Un travail récent en système cellulaire humain a montré que, malgré cette proximité génétique, le CRCoV et le coronavirus bovin utilisent un même récepteur (les protéines du complexe HLA de classe I) alors que le virus du rhume utilise les sialoadhésines (mais les cellules utilisées sont d'origine digestive). Ces virus ont donc une biologie nettement différente, même en “forçant” la barrière d'espèce comme ici en système cellulaire. De son côté, le SARS-CoV-2 utilise un récepteur cellulaire entièrement différent, le même que celui du virus du SARS de 2002 (SARS-CoV-1) : l'enzyme 2 de conversion de l'angiotensine (ACE2). Il présente même une affinité supérieure pour ce récepteur que son prédécesseur. C'est lié à la structure originale de la partie de la protéine S (spicule) de ce virus (boucle flexible avec des glycine à la place des proline). Quels animaux expriment donc naturellement ce récepteur ?
La réponse courte est “tous”… La structure primaire d'ACE2 est « conservée à travers le règne animal, du poisson des amphibiens, reptiles, oiseaux jusqu'aux mammifères ». Les auteurs ont focalisé leur comparaison sur 7 espèces (pas le chien ni le chat) : un poisson (Callorhinchus milii), un amphibien (Xenopus laevis), un oiseau (Nipponia nippon), un serpent (Protobothrops mucrosquamatus), un chiroptère (Rhinolophus sinicus), et un autre mammifère (la civette palmiste masquée, Paguma larvata), en plus de l'Homme. Pour les 20 acides aminés du récepteur dont il est connu qu'ils interagissent « directement » avec le SARS-CoV-2 pour l'entrée dans la cellule, « quatre d'entre eux sont partagés par les 7 espèces animales (…). La plupart des autres [acides aminés] de la zone de contact sont conservés, ou remplacés par des acides aminés ayant des propriétés chimiques similaires ». Ainsi, les protéines ACE2 de toutes ces espèces « ont le potentiel d'interagir avec une affinité élevée » avec le virus. « Il ne serait pas surprenant qu'un de ces espèces sauvages soit trouvée hôte primaire ou secondaire » du SARS-CoV-2… Indépendamment du pangolin et en allant jusqu'aux reptiles.
Toutefois, les données moléculaires ont beau être présentes, ce virus n'en finit pas de poser des questions. Il est aujourd'hui convenu que la principale voie de contamination humaine est aérienne. Or l'ACE2 est très peu exprimée dans la sphère ORL, au contraire, elle l'est abondamment dans le tractus digestif, le rein et les gonades mâles.
Niveau d'expression comparé de la protéine ACE2 dans différents organes humains, avec pointés en rouge les tissus de la sphère ORL (d'après Chen et coll., 2020).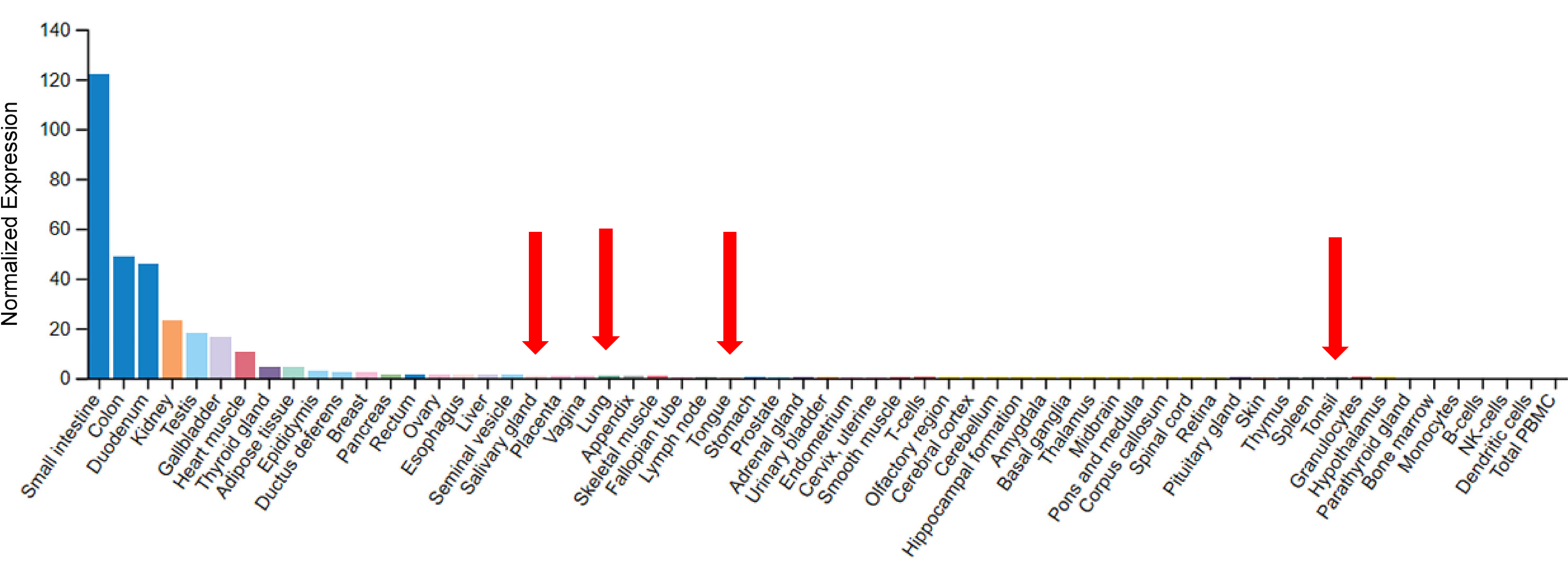
Les auteurs de l'étude interprètent cela comme un élément devant inciter à explorer les autres voies de transmission chez l'Homme. Mais pour être infectés par l'Homme et par voie aérienne, un chien ou un chat doivent exprimer le récepteur du virus dans son appareil respiratoire. Or le gène d'ACE2 est bien exprimé dans les poumons de chiens (comme dans le cœur, les reins et les gonades mâles et femelles) et des chats (avec une seule description, alors que de nombreuses autres le rapportent dans le tissu adipeux sous-cutanée et le foie). Les préconisations de départ de protéger les animaux de compagnie en cas d'infection du maître, semblent donc fondées… En attendant le résultat du suivi virologique du chien à Hong Kong pour évaluer la réalité de cette réceptivité théorique au SARS-CoV-2…
Deux arguments supplémentaires peuvent être avancés contre la réalité d'une telle infection :
20 mars 2026
 4 min
4 min

19 mars 2026
 5 min
5 min

18 mars 2026
 3 min
3 min

17 mars 2026
 5 min
5 min
16 mars 2026
 5 min
5 min
13 mars 2026
 2 min
2 min
